基因无从改变 免疫可以调节
学术指南
大约22%的新增癌症病例和27%的癌症死亡发生在中国。更重要的是,中国的癌症谱与发达国家明显不同。中国最普遍的4个癌症是肺癌、胃癌、肝癌、食道癌。这几种癌症占到了中国癌症诊断的57%,而在美国只有18%。同样,中国的这几种癌症占到了全世界发病负担的1/3到1/2。与此相对,美国最普遍的癌症是肺癌、乳腺癌、前列腺癌和结直肠癌。中国最普遍的癌症生存率很低;而美国的几种除了肺癌之外,预后都非常良好。
2011年,树突状细胞和该细胞治疗技术获得诺贝尔医学和生理学奖,201年,Science(科学)杂志把肿瘤的免疫治疗评为该年度十大科技突破之一,2015年,科学杂志再次预测肿瘤的联合免疫疗法将在临床上取得重大突破。免疫学肿瘤治疗方法,将掀起革命性的变革,动摇着肿瘤治疗的传统技术格局。临床上,细胞治疗已经可以成功治愈某些肿瘤,显著延长肿瘤患者的生存期,带来较好生活质量。
学术指南
ACADEMIC GUIDE
资讯详情
用病例来说话,让病人来告诉你:免疫力是最好的特效药!
浏览量
【摘要】:
彭志勇教授是武汉大学中南医院重症医学科主任,他早在1月6日就预料到新冠肺炎疫情或将加重,可能为烈性传染病,在科室中采取严格隔离措施,同时提前预留ICU16张病床,为及时开展新冠诊治做出了表率。这是真正的一线的专家,有预判、有行动、有数据、有勇气。
最近美国《JAMA》在线发表了彭志勇关于新冠肺炎的论文,是他们团队关于最早收治的病例经验总结。我们结合他们的数据,简单谈谈感受。
图一:这是彭教授文章的发表作者和题目

彭志勇的这篇论文共纳入138例患者,平均年龄56岁,75人(54.3%)为男性。第一次出现症状到出现呼吸困难的中位时间是5.0天,到入院中位时间是7.0天,到出现ARDS中位时间是8.0天。截至2月3日,47名患者(34.1%)出院,住院中位数为10天。其中,有36名转入ICU的危重症患者,危重症率为26%。36人中最终有6人死亡,病死率为4.3%。进入ICU的存活患者,9人出院回家,10人病情平稳后转出ICU,还有11人仍在ICU。
下面结合彭教授的数据,谈谈我们的理解和分析:
图二:疾病死亡和生存的患者白细胞计数变化趋势图,黑色横线为白细胞正常上限
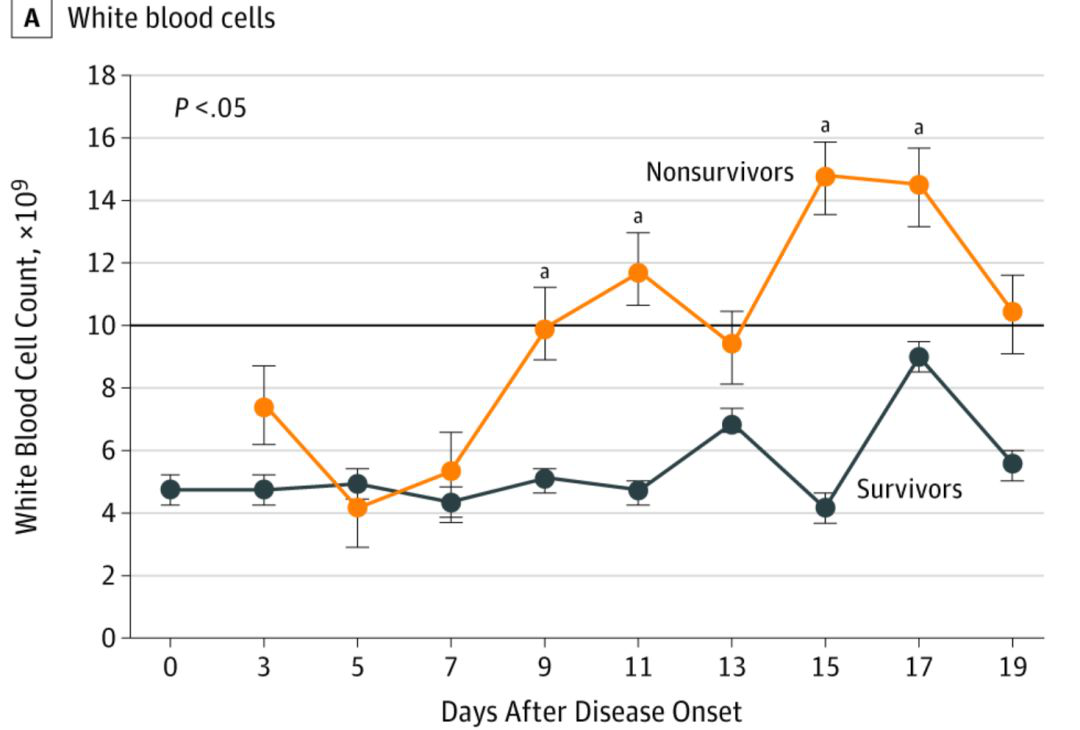
图二说明:存活患者白细胞整个病程中未超过正常上限,而死亡患者的白细胞第5-7天左右开始快速上升并维持在较高水平。白细胞是骨髓功能的指标之一,白细胞显著升高,提示细菌感染可能,或者严重的炎症反应和组织坏死。考虑到肺部疾病为主,疾病后期混合感染可能存在,因此治疗过程中,联合适当的抗菌素可能是有必要的。
严重的炎症反应,就是最近大家说的细胞因子风暴,这是更可怕的事情。因此在疾病治疗的早期,特别是3-5-7天的时候,适当的给予小量激素和炎症因子抑制药物,炎性反应抑制药物,并且大量的加强循环和利尿,降低炎症反应因子的局部浓度和反应时间,可能都是有帮助的治疗方案。
图三:疾病死亡和生存的患者中性粒细胞的变化趋势
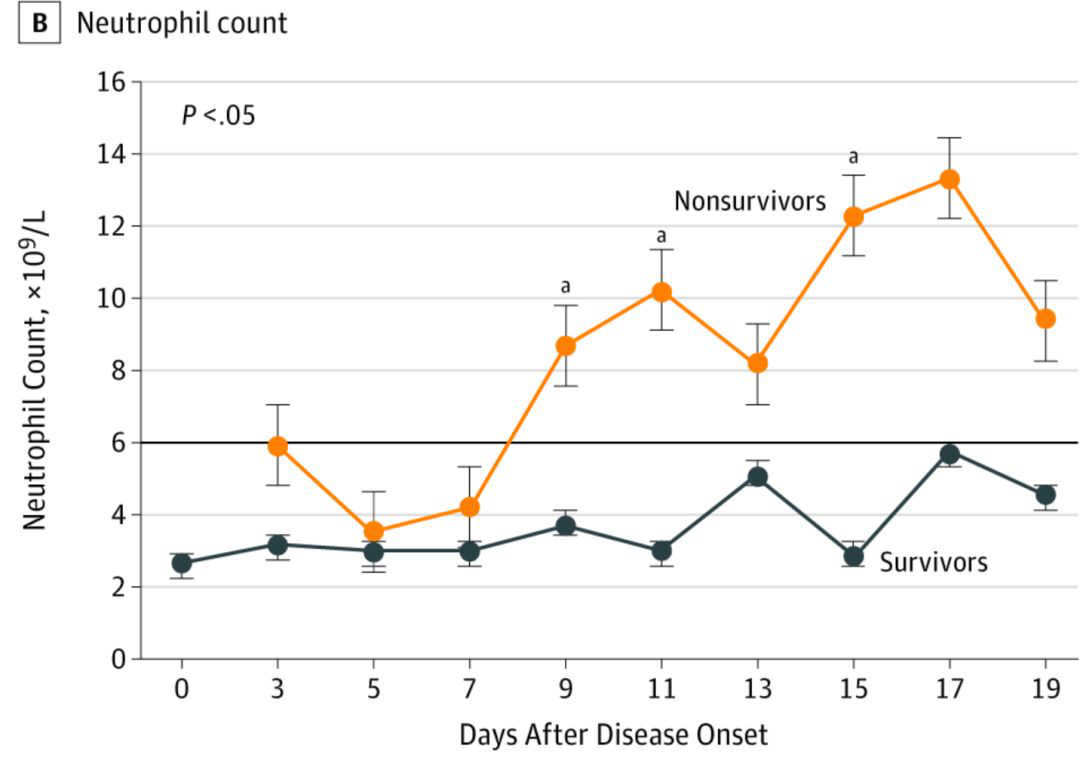
图三说明:中性粒细胞是细菌感染的主要防御细胞,也是炎症因子释放的主体。看到这个变化趋势和白细胞一样,可以预测,淋巴细胞的数据一定是降低的。常见的人体反应就是,白细胞和中性粒细胞的降低,一定会导致淋巴细胞的下降,也就是免疫力会进一步降低。而免疫力降低,将会导致患者病情的恶化和多器官功能出现问题。
图四:疾病死亡和生存的患者淋巴细胞的变化趋势
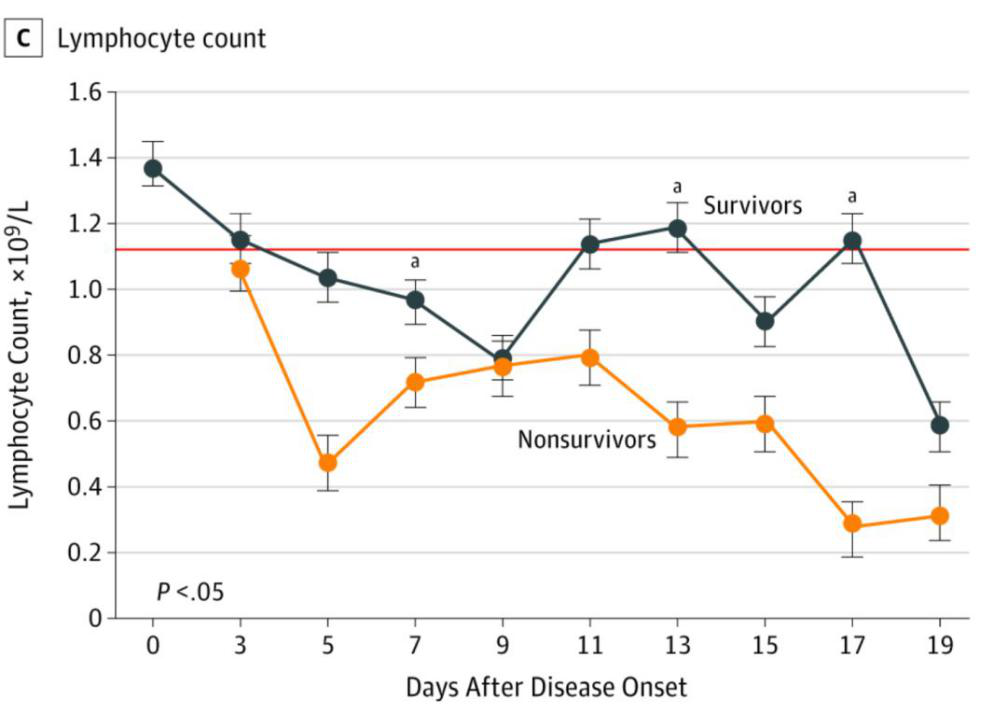
图四说明:红色横线为正常淋巴细胞计数的下限。从发病的病人数据看,不论最后死亡还是存活的患者,其淋巴计数都是偏低的,特别是死亡病例,发病时淋巴细胞计数就是显著降低,因此说明,免疫低下的人群容易感染新型冠状病毒。
死亡病例的淋巴细胞数据变化趋势,也说明淋巴细胞的下降,是和最后疾病转归一致的,我们也在肿瘤等患者中,看到免疫衰竭的病人,会出现多器官功能系统的衰竭,最后病人死亡。因此,在新冠病毒肺炎的治疗过程中,重视免疫力的评估和免疫状态的管理,是最核心的指标。
存活病例虽然也有淋巴细胞下降,但明显出现了免疫力的回升,说明自身的免疫在被病毒侵袭后,发挥自主调节作用,提高了机体免疫保护能力,病毒就会逐渐得到控制,这也是能够长期存活或者自愈的关键因素。
第19天,存活患者突然出现淋巴细胞计数的下降,文章中没有说明,我们预计可能和病情加重有关,或者预示这类患者,病情可能出现反复,需要注意,提高警惕。
图五:疾病死亡和生存的患者凝血机制的变化趋势

图五说明:白细胞和中性粒细胞的升高在5-7天左右,而D-Dimer升高实在5-7-9天左右。这说明,患者体内出现了高凝状态,凝血机制出现紊乱。死亡的病例凝血状态都出现了显著的升高,提示在治疗早期,适当的抗凝血治疗,可以考虑。而存活的病例,凝血机制保持相对稳定,也是后续治疗的保障。因此凝血机制的稳定是预防死亡的核心指标之一。
图六:疾病死亡和生存的患者尿素氮和肌酐的变化趋势

图六说明:这两个都反应了蛋白代谢和肾功水平。也是说明了肺外器官的被累及。这两个指标从9-11天开始显著升高,说明也是继发于细胞因子激活和血液高凝状态的。肾功的恶化,有没有患者治疗过程中,液体量不足的可能,也是需要注意。因为某些病例治疗过程中,怕白肺的产生,可能会限制整体的入液量。这也是需要慎重考虑的。
我院支援在武汉一线的呼吸专家就提出,适当放宽入液控制,保证重要脏器的灌注。我建议同时也可以借鉴重症胰腺炎的治疗经验,在炎症因子早期,大量的液体出入,稀释和带走炎症因子,会迅速减轻病情。
肌酐和尿素氮显著升高,说明很多患者死亡于多器官功能衰竭,而不仅仅是肺部感染。这些器官衰竭主要是细胞因子风暴引起的后果,不一定是新冠病毒的肺外侵袭。因此我们在治疗过程中,要重视多器官的保护,而不仅仅治疗肺部。
从另一个角度也说明了,新冠病毒并不直接导致病人死亡,是病人本身的免疫力下降,甚至免疫代偿能力不足,免疫代偿的储备能力不够,或者存在长期慢性基础疾病,才会导致病人死亡。目前没有特效的治疗药物,如果有,那一定是自身的免疫力啦。
彭教授这篇文章说明,严重的院内感染是必须要重视的。138名患者中,竟然有高达57人(41.3%)在医院感染!在院内感染的人当中包括17名因为其他原因当时已经住院的患者(12.3%)和40名医护人员(29%)。住院患者中,7人来自外科,5人为内科患者,5人为肿瘤科患者。在受感染的义务工作者中,31人(77.5%)在普通病房工作, 7人(17.5%)在急诊科工作,2人(5%)在ICU工作。普通病房感染的医务人员中,有十几人是因为一名有腹部症状的患者住进外科病房而感染。这名患者同时还感染了同一病房的其他4名住院患者。
医护人员做出了巨大的努力,也承担了非常大的危险,我们为他们的努力感到骄傲,也为他们的健康感到担忧。
普通大众,最好的预防办法就是,在家隔离,如果没有特殊情况,少去甚至不去医院。
新冠病毒传染期间,医院是比较危险的地方,虽然那里有无数的白衣飘飘。
上一篇:
数据挖掘工:魔鬼藏在细节中





